
Chirurgia refrattiva
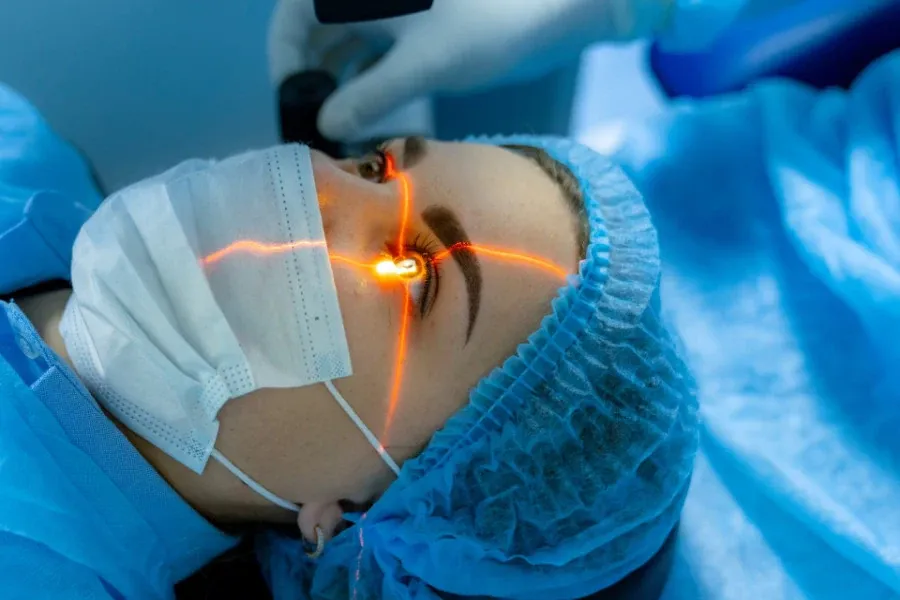
Quando si parla di chirurgia refrattiva si fa riferimento ad un insieme di tecniche che permettono di correggere i difetti di vista, come miopia, ipermetropia, astigmatismo e presbiopia, riducendo o eliminando del tutto la necessità di utilizzare occhiali o lenti a contatto.
Per ottenere questo esistono numerose soluzioni, anche se possono essere riassunte in:
- Chirurgia laser: è una chirurgia di superficie, che si svolge interamente a livello della cornea, ossia la prima lente dell’occhio. Si utilizza un laser ad eccimeri per modellare la superficie corneale e modificarne la curvatura in modo da correggere tutti i difetti visivi.. Le tecniche più utilizzate sono la PRK e la femto-LASIK
- Chirurgia intraoculare: questa tecnica va ad agire all’interno dell’occhio, preservando la normale anatomia della cornea. Può essere eseguita o con l’impianto di lenti fachiche, definite ICL, che vengono impiantate dietro l’iride appoggiate al cristallino naturale, oppure con la sostituzione del cristallino trasparente, che viene sostituito poi con una lente intraoculare multifocale (IOL), che durerà per tutta la vita.
L’intervento è rapido ed indolore, ha una durata di pochi minuti con un recupero variabile in base alla tecnica utilizzata. Prima dell’intervento è fondamentale una valutazione preoperatoria con esami approfonditi per valutare l’idoneità al trattamento e personalizzare la procedura in base alle esigenze del paziente ed alle caratteristiche anatomiche dell’occhio.
Quali sono i vantaggi della chirurgia refrattiva?
La correzione del difetto visivo attraverso la chirurgia refrattiva offre numerosi vantaggi rispetto agli occhiali. I principali sono:
- Eliminazione della dipendenza dagli occhiali: è possibile ottenere una visione naturale senza ingrandimenti o riduzioni indotti dalle lenti degli occhiali. Questo consente una totale libertà in tutte le attività quotidiane, come guida, lavoro e sport
- Migliore qualità visiva: gli occhiali, soprattutto in caso di lenti spesse e difetti di vista elevati, determinano per loro natura delle deformazioni, chiamate aberrazioni ottiche, che portano ad una sensibile riduzione della qualità delle immagini
- Maggiore ampiezza visiva: è noto a tutti che gli occhiali limitano, a volte anche in modo importante, il campo visivo periferico, mentre la chirurgia refrattiva permette di ottenere una visione completa senza distorsioni
- Maggiore praticità: niente più problemi legati ad occhiali che si appannano con l’umidità o con il freddo e che vanno continuamente puliti
- Vantaggi nelle attività lavorative: nessun rischio di rottura degli occhiali durante attività intense o lavori manuali
- Correzione di anisotropie elevate: a volte capita che il paziente abbia una grande differenza tra i due occhi, che spesso non è totalmente correggibile con un occhiale. Questo perché due lenti di potere molto diverso generano immagini di dimensioni molto differenti tra loro, che il cervello difficilmente riuscirebbe a tollerare. Con la chirurgia refrattiva invece, agendo direttamente sulla cornea, è possibile correggere difetti molto diversi senza creare distorsioni delle immagini.
Chi può sottoporsi all’intervento?
In linea di massima chiunque può sottoporsi all’intervento, considerando però che non tutti i pazienti possono essere buoni candidati per tutte le tipologie di intervento. Esistono infatti tecniche chirurgiche che, seppure moderne, non possono essere eseguite in alcuni pazienti.
Fondamentalmente esistono due grandi requisiti che il candidato ideale deve rispettare, ossia:
- Età superiore ai 18 anni: la chirurgia refrattiva per essere efficace e duratura deve agire su tessuti già completamente sviluppati, altrimenti il rischio di regressione dell’effetto o progressione del difetto di vista aumenta
- Stabilità del difetto: il difetto di vista del paziente deve essere rimasto stabile o aver subito piccole modificazioni durante l’ultimo anno. Se così non fosse si rischierebbe di correggere un difetto che poi con il tempo potrebbe progredire ulteriormente, vanificando l’effetto della chirurgia.
Femto-LASIK
La femto-LASIK è una tecnica avanzata che, a differenza della PRK, non necessita dell’asportazione dell’epitelio corneale in quanto si crea un tassello di cornea, che prende il nome di “flap”, che viene sollevato durante il trattamento laser. Una volta terminata la procedura il flap viene riposizionato, ripristinando la fisiologica anatomia corneale, eliminando così tutti i fastidiosi sintomi tipici della PRK (è come se il flap fungesse da lente a contatto).
Per ottenere ciò vengono utilizzati due tipi differenti di laser:
– Laser a femtosecondi: utilizzato per la creazione del flap corneale
– Laser ad eccimeri: è lo stesso che viene utilizzato nella PRK ed è quello responsabile del rimodellamento corneale e della correzione del difetto visivo.
Indicazioni
La femto-LASIK ha permesso di estendere i criteri di inclusione permettendo di correggere anche difetti di vista molto più elevati rispetto a quelli consentiti dalla PRK.
– Miopia: fino a -10.00 diottrie, valore oltre il quale la quantità di tessuto corneale che verrebbe asportato risulterebbe eccessiva, alterando la biomeccanica del tessuto
– Ipermetropia: fino a +4.00 diottrie, anche se per difetti elevati la precisione del trattamento si riduce, rendendo difficile la correzione dell’intero difetto visivo
– Astigmatismo: fino a 6.00 diottrie.
Controindicazioni
Le principali controindicazioni sono:
– Cornea sottile: uno spessore corneale inferiore ai 480um può aumentare sensibilmente il rischio di sviluppare nel tempo un’estasia corneale post-trattamento, quindi è sconsigliabile eseguire questo tipo di intervento
– Cheratocono: come nel caso della PRK, in quanto si andrebbe ad agire su una cornea già sottile e delicata, riducendone ulteriormente la stabilità biomeccanica
– Pazienti a rischio di traumi: come rugbisti, pugili o militari, in quanto eventuali traumi potrebbero portare a dislocazione del flap. In questi pazienti sarebbe preferibile optare per un intervento di PRK o un impianto di ICL (lente intraoculare).
Preparazione all’intervento
La settimana prima dell’intervento il paziente dovrà sospendere l’utilizzo delle lenti a contatto e dovrà fare una profilassi antibiotica per ridurre al minimo il rischio di infezioni. Inoltre è sempre consigliabile preparare la superficie oculare utilizzando una lacrima artificiale in modo da minimizzare il fastidio post-operatorio.
Procedura
Il paziente viene fatto accomodare sul lettino operatorio dove viene preparato il campo posizionando un telino sterile intorno agli occhi. Successivamente si procede alla disinfezione del campo ed all’anestesia, che verrà effettuata mediante un collirio anestetico.
L’intervento si svolge in due tempi:
– Creazione del flap: utilizzando il laser a femtosecondi che, nel giro di 20-30 secondi, intaglia lo sportello all’interno della cornea. Il laser non crea un taglio completo a 360° ma lascia una piccola “cerniera” che ancora una parte del flap alla cornea sottostante. Successivamente il chirurgo solleva delicatamente il flap creato dal laser e lo ribalta, esponendo lo stroma corneale
– Ablazione corneale: a questo punto viene applicato il laser ad eccimeri, come avviene nella PRK, che rimodella la superficie corneale correggendo tutti i difetti di vista. Anche in questo caso la durata del trattamento è di 5-10 secondi a seconda dell’entità del difetto visivo da correggere. Il chirurgo infine riposiziona delicatamente il flap senza necessità di suture o lenti a contatto in quanto aderisce spontaneamente grazie alle forze di adesione epiteliali.
Decorso post-operatorio
Il paziente dovrà rimanere con l’occhio chiuso per alcune ore, in modo da facilitare l’adesione del flap ed evitare che si dislochi. Tuttavia non avvertirà nessun dolore post-operatorio, tranne una lieve sensazione di sabbia che nella maggior parte dei casi si risolve nel giro di qualche ora. Il giorno dopo la qualità visiva sarà nettamente migliorata, sperimentando il cosiddetto “effetto wow” della femto-LASIK.
Terapia post-operatoria
La terapia che il paziente dovrà seguire dopo l’intervento si basa fondamentalmente sull’utilizzo di alcuni colliri, in particolare:
– Antibiotici topici: questo è fondamentale per prevenire eventuali sovrainfezioni e dovrà essere proseguito per una settimana
– Corticosteroidi topici: questi sono indispensabili per una corretta guarigione della ferita in quanto riducono il rischio di regressione. Il loro utilizzo deve essere prolungato per alcune settimane e poi potranno essere progressivamente scalati
– Lacrime artificiali: queste sono fondamentali per la lubrificazione della superficie oculare e la riduzione del fastidio post-operatorio legato alla transitoria sensazione di occhio secco. L’importanza delle lacrime artificiali in questo tipo di chirurgia è spesso sottovalutata ma esse risultano essenziali per ridurre al minimo il rischio di strofinarsi involontariamente gli occhi e prevenire quindi una dislocazione precoce del flap.
Vantaggi
I vantaggi della femto-LASIK sono molteplici ma i principali sono:
– Nessun dolore post-operatorio: rispetto alla PRK la femto-LASIK è una chirurgia completamente indolore, fin dalle prime ore dopo l’intervento.
– Recupero visivo rapido: il giorno dopo il paziente avrà già recuperat il 90% della sua capacità visiva, tanto che potrà tranquillamente tornare al lavoro e svolgere tutte le attività della vita quotidiana
– Minore rischio di haze e regressione: rispetto alla PRK, soprattutto per difetti di vista elevati
– Possibilità di trattare difetti maggiori: se paragonata alla PRK.
Svantaggi
Gli svantaggi della femto-LASIK sono fondamentalmente:
– Rischio di dislocazione del flap: soprattutto nei primi mesi e questo vale soprattutto per i pazienti che svolgono attività o sport a rischio di traumi
– Costo più elevato: in quanto utilizza due laser.
PRK
La PRK rappresenta una valida tecnica di chirurgia refrattiva e, nonostante la sua lunga storia, rimane ancora oggi un’opzione terapeutica in casi selezionati di pazienti.
Indicazioni
Ovviamente, come per tutti gli interventi chirurgici, non tutti possono sottoporsi ad un intervento di chirurgia refrattiva. Per questo motivo esistono dei criteri di selezione per il paziente:
– Miopia: la PRK è indicata fino a difetti di -6.00 diottrie, oltre questo valore aumentano sia il rischio di haze corneale che il rischio di regressione, ossia quello di andare incontro negli anni ad una perdita parziale o totale dell’effetto terapeutico
– Ipermetropia: in questo caso il limite scende a difetti non superiori a +3.00 diottrie, valore oltre il quale il rischio di regressione è molto elevato. Inoltre per valori troppo elevati di ipermetropia l’effetto del laser diventa meno prevedibile e quindi si riduce anche la possibilità di correggere interamente il difetto di vista
– Astigmatismo: fino ad un valore di circa 3.00 diottrie
– Cornea sottile: la PRK può essere eseguita anche in caso di cornee relativamente sottili. Uno dei principali limiti di altre tecniche chirurgiche più moderne, come la femto-LASIK, è che per essere eseguite in sicurezza richiedono uno spessore corneale sufficiente. Non tutti i pazienti però rispettano questo requisito, quindi in questi casi la chirurgia refrattiva può comunque essere eseguita, cambiando però tecnica chirurgica e proponendo la PRK
– Pazienti ad alto rischio di traumi oculari: la PRK è l’opzione più sicura nei pazienti a rischio di traumi oculari, come ad esempio rugbisti, pugili o militari. Questo è un altro elemento da considerare e che potrebbe controindicare un intervento di femto-LASIK dal momento che qualsiasi trauma potrebbe portare ad un dislocamento del lembo creato, cosa che invece non avviene con la PRK.
Controindicazioni
I principali elementi che possono controindicare un intervento di PRK sono:
– Cornea molto sottile: sebbene la PRK possa essere utilizzata in pazienti con una cornea sottile e che non sono candidabili per un intervento di femto-LASIK esistono comunque dei limiti di sicurezza che non possono essere superati. In particolare il chirurgo deve calcolare uno spessore corneale residuo, dopo il trattamento, di almeno 450um (micrometri). Se non è possibile garantire questo margine di sicurezza si deve optare per un’altra tipologia di intervento
– Cheratocono: nella maggior parte dei casi, soprattutto nelle fasi iniziali, questa è una patologia del tutto asintomatica ma che può essere facilmente diagnosticata durante la valutazione preoperatoria che viene sempre effettuata prima di proporre un intervento di chirurgia refrattiva
– Occhio secco severo: questa ad oggi rappresenta una controindicazione relativa in quanto sono rari i casi di sindrome da occhio secco che non rispondono alla terapia medica. Come in tutti gli interventi di chirurgia oculare i primi mesi dopo l’intervento il paziente potrà registrare un lieve peggioramento della sintomatologia tipica dell’occhio secco, che potrà facilmente essere controllata con la terapia medica
– Patologie autoimmuni: in particolare tutte le patologie del collagene, come la tendenza a sviluppare cheloidi cutanei, in quanto potrebbero interferire con il processo di guarigione corneale.
Preparazione all’intervento
La settimana prima dell’intervento il paziente dovrà sospendere l’utilizzo delle lenti a contatto e dovrà fare una profilassi antibiotica per ridurre al minimo il rischio di infezioni. Inoltre è sempre consigliabile preparare la superficie oculare utilizzando una lacrima artificiale in modo da minimizzare il fastidio post-operatorio.
Procedura
Il paziente viene fatto accomodare sul lettino operatorio dove viene preparato il campo sterile e si posiziona poi un telino intorno agli occhi. Successivamente si procede alla disinfezione della cute e delle ciglia ed infine all’anestesia, che verrà effettuata mediante un collirio anestetico.
Il chirurgo prepara la superficie da trattare rimuovendo l’epitelio corneale, ossia il primo strato che ricopre la cornea, mediante una piccola spatola. Questa operazione può essere effettuata anche mediante il laser a femtosecondi che vaporizza l’epitelio corneale, garantendone una maggiore regolarità ed un più rapido recupero post-operatorio (Trans-PRK).
A questo punto viene chiesto al paziente di fissare una luce, posizionata sul microscopio operatorio, mentre il laser ad eccimeri modella lo stroma corneale, correggendo il difetto refrattivo. La durata del trattamento laser è di circa 5-10 secondi e varia in base all’entità del difetto di vista da correggere.
Una volta terminato il trattamento verrà posizionata una lente a contatto terapeutica, da mantenere per alcuni giorni, che ridurrà il dolore post-operatorio e favorirà la ricrescita dell’epitelio corneale, che solitamente avviene dopo 3-5 giorni.
Decorso post-operatorio
I primi giorni dopo l’intervento il paziente potrà avvertire dolore e fotofobia, che possono essere tranquillamente controllati con banali antidolorifici, come ad esempio il Paracetamolo. Dopo 4-5 giorni verrà rimossa la lente a contatto ed il paziente non avvertirà più nessun sintomo.
Durante il primo mese le fluttuazioni visive sono comuni, in quanto il nuovo epitelio corneale deve assestarsi ed il recupero visivo completo avverrà dopo circa 1-3 mesi, anche se già dopo una settimana il paziente avverte un sensibile miglioramento della visione.
Terapia post-operatoria
La terapia che il paziente dovrà seguire dopo l’intervento si basa fondamentalmente sull’utilizzo di alcuni colliri, in particolare:
– Antibiotici topici: questo è fondamentale per prevenire sovrainfezioni, dal momento che la ferita chirurgica ha creato una via d’ingresso per eventuali patogeni, e dovrà essere proseguito per una settimana
– Corticosteroidi topici: questi sono indispensabili per una corretta guarigione della ferita prevenendo la formazione di haze corneale e riducendo il rischio di regressione. Il loro utilizzo deve essere prolungato per alcuni mesi, nel corso dei quali vengono scalati progressivamente
– Lacrime artificiali: queste sono fondamentali per la lubrificazione della superficie oculare, la riduzione del fastidio post-operatorio ed il miglioramento della qualità visiva.
Vantaggi
I vantaggi di questa tecnica sono principalmente:
– Maggiore stabilità biomeccanica: con la PRK il laser va ad agire nella parte anteriore della cornea, risparmiando tessuto, in quanto l’ablazione, ossia l’asportazione di stroma corneale, è molto più superficiale. Per questo motivo la PRK rimane ancora oggi la prima scelta in caso di pazienti con cornea sottile
– Minore rischio di ectasia: se paragonata alla femto-LASIK.
Svantaggi
Gli svantaggi principali di questa tecnica, rispetto alle altre tecniche, sono:
– Dolore post-operatorio: sebbene l’intervento chirurgico sia completamente indolore, una volta terminato l’effetto dell’anestetico, il paziente può avvertire dolore, sensazione di sabbia negli occhi, iperlacrimazione ed intenso fastidio per la luce. Questi sintomi sono però transitori e tendono a risolversi dopo 1-2 giorni dall’intervento. Il motivo di questa sintomatologia così fastidiosa è legato semplicemente al fatto che per poter applicare il laser è stato necessario rimuovere l’epitelio corneale, creando una sorta di “ferita”, che nel giro di pochi giorni si rimarginerà
– Recupero visivo lento: se paragonata ad altre tecniche la PRK è una tecnica che richiede pazienza da parte del paziente. Questo perché l’epitelio quando ricresce ha bisogno di alcune settimane per regolarizzare perfettamente la superficie corneale. Dopo una settimana il paziente avrà già recuperato l’80% della funzione visiva ma per vedere il risultato definitivo sarà necessario circa un mese, tempo dopo il quale il paziente potrà sperimentare la sua nuova visione definitiva
– Rischio di cicatrici corneali: questa è un’evenienza abbastanza rara che tendenzialmente non altera la qualità visiva del paziente. In realtà non si tratta di vere e proprie cicatrici ma di piccole opacità corneali, definite “haze”, che in inglese significa “foschia”. Il rischio di haze aumenta drasticamente in alcune situazioni, come ad esempio difetti di vista elevati, soprattutto l’ipermetropia, o in caso di anamnesi positiva per cheloidi
– Rischio di regressione: soprattutto in caso di difetti elevati, in particolare l’ipermetropia.
Presby-LASIK
La Presby-LASIK non è altro che un ulteriore sviluppo della femto-LASIK che consente di correggere, contestualmente agli altri difetti visivi, anche la presbiopia. Durante l’intervento il laser andrà a modellare la superficie corneale creando una multifocalità che consenta una visione nitida a tutte le distanze. In parole semplici è come se il laser ricreasse sulla cornea una lente del tutto simile a quella di un occhiale progressivo.
Questa opzione è riservata ai pazienti sopra i 40-45 anni di età che desiderino raggiungere una indipendenza dall’occhiale, sia per lontano che per vicino. Quando si esegue un intervento di femto-LASIK si correggono tutti i difetti di vista del paziente, ossia miopia, ipermetropia ed astigmatismo. Nella maggior parte dei casi però questo intervento viene effettuato in pazienti tendenzialmente giovani, che hanno ancora una buona riserva accomodata, che gli permette di vedere bene da vicino. Con l’età la capacità accomodativa si riduce, fino ad arrivare ai 40-45 anni, quando i pazienti cominciano a sviluppare i sintomi della presbiopia e tendono progressivamente ad allontanare gli oggetti (telefono o libri ad esempio) per avere una visione nitida. È proprio a questi pazienti che è rivolto l’intervento di Presby-LASIK, che permette loro di acquisire una visione nitida sia per lontano che per vicino.
La Presby-LASIK non è altro che un intervento di femto-LASIK in cui varia solamente il “disegno” che il laser va ad effettuare sulla superficie corneale.
Ovviamente è doveroso informare il paziente che durante i primi mesi dopo l’intervento sarà normale un periodo di adattamento per permettere al cervello di abituarsi a questa nuova “visione multifocale”. A volte capita che alcuni pazienti riferiscano di vedere dei piccoli aloni intorno alle luci, soprattutto la sera, che poi tendono a risolversi nel giro di qualche settimana grazie al neuroadattamento, con cui il nostro cervello li “cancella” fino a non dargli più importanza.
Impianto di lenti fachiche (ICL)
L’introduzione di questa innovativa tecnica di chirurgia refrattiva ha permesso a numerosi pazienti, non idonei agli interventi laser, di correggere il loro difetto di vista e raggiungere l’indipendenza dall’occhiale. Prima dell’avvento delle ICL infatti, pazienti con difetti troppo elevati o cornee troppo sottili, non erano candidabili alla chirurgia refrattiva.
Indicazioni
Le ICL possono essere utilizzate in caso di:
– Miopia elevata: solitamente si parte da valori di -6.00 diottrie, fino ad arrivare anche a difetti di -20.00 diottrie
– Ipermetropia elevata: potenzialmente fino ad arrivare a difetti di +10.00 diottrie, se le dimensioni dell’occhio sono sufficienti per l’impianto della lente
– Astigmatismo elevato: le ICL permettono di correggere difetti fino a 6.00 diottrie di astigmatismo
– Cheratocono: non intervenendo sulla cornea questo tipo di intervento può essere tranquillamente eseguito in tutti i casi di cheratocono dubbio, conclamato o nel caso in cui il paziente abbia una cornea troppo sottile per eseguire un trattamento laser in sicurezza
– Pupilla di grandi dimensioni: se il paziente ha un diametro pupillare che supera il diametro della zona che verrà trattata con il laser si avrà una drastica riduzione della qualità visiva, soprattutto durante le ore serali. In questi casi potrebbe essere quindi più indicato l’utilizzo di una ICL, che per sua natura non risente del diametro pupillare.
Controindicazioni
Le controindicazioni a questo tipo di intervento sono fondamentalmente legate alle dimensioni dell’occhio, e questo vale soprattutto nei pazienti ipermetropi, che hanno un occhio più piccolo rispetto alla media.
– Profondità della camera anteriore: ossia lo spazio tra la cornea ed il cristallino. Questo è forse l’elemento più importante da valutare, dal momento che l’occhio deve avere una profondità minima per permettere alla lente di posizionarsi correttamente senza alterarne la funzionalità
– Patologie dell’endotelio corneale: è molto importante valutare l’integrità dell’endotelio corneale prima di impiantare una ICL, in quanto questa potrebbe determinare una transitoria sofferenza delle cellule che lo compongono che, se già sofferenti, potrebbero andare incontro a scompenso
– Patologie oculari pregresse: come glaucoma, uveiti o sindrome da pseudoesfoliazione.
Preparazione all’intervento
La settimana prima dell’intervento il paziente dovrà sospendere l’utilizzo delle lenti a contatto e dovrà fare una profilassi antibiotica per ridurre al minimo il rischio di infezioni. Inoltre è sempre consigliabile preparare la superficie oculare utilizzando una lacrima artificiale in modo da minimizzare il fastidio post-operatorio.
Procedura
Il paziente, dopo aver instillato delle gocce per dilatare la pupilla, viene fatto accomodare sul lettino operatorio dove viene preparato il campo posizionando un telino sterile intorno agli occhi. Successivamente si procede alla disinfezione del campo ed all’anestesia, che verrà effettuata mediante un collirio anestetico.
Il chirurgo crea un accesso effettuando una microincisione corneale, riempie l’occhio con una sostanza viscoelastica che protegge le varie strutture durante l’intervento e procede all’inserimento della lente attraverso un piccolo iniettore. Una volta nell’occhio la lente si apre, come se fosse un ventaglio, ed il chirurgo procede al suo corretto posizionamento dietro l’iride. Infine si procede al lavaggio della sostanza viscoelastica con soluzione fisiologica ed all’iniezione di acetilcolina, per stringere la pupilla ed evitare che la lente si sposti nelle prime ore dopo l’intervento. L’incisione corneale si riparerà autonomamente senza necessità di punti di sutura.
Decorso post-operatorio
Il paziente non avvertirà nessun dolore post-operatorio, tranne una lieve sensazione di sabbia che nella maggior parte dei casi si risolve nel giro di qualche ora. Il giorno dopo la qualità visiva sarà nettamente migliorata, anche se potrà essere ancora leggermente offuscata. Dopo circa una settimana si avrà un progressivo miglioramento della qualità visiva, che tenderà a stabilizzarsi definitivamente dopo circa un mese.
Terapia post-operatoria
La terapia che il paziente dovrà seguire dopo l’intervento si basa fondamentalmente sull’utilizzo di alcuni colliri, in particolare:
– Antibiotici topici: per prevenire l’insorgenza di eventuali sovrainfezioni, da continuare per una settimana
– Corticosteroidi topici: per controllare l’infiammazione indotta dall’intervento chirurgico. Questi vengono utilizzati generalmente per il primo mese post-operatorio, scalandoli gradualmente
– Lacrime artificiali: per garantire una corretta idratazione della superficie oculare ed accelerare il recupero visivo.
Vantaggi
I vantaggi delle ICL sono molteplici ma i principali sono:
– Possibilità di correggere difetti visivi elevati: che non risulterebbero altrimenti correggibili con nessuna delle altre tecniche laser
– Migliore qualità visiva: questo è valido soprattutto in caso di elevati difetti di vista ed il motivo è puramente fisico. Il laser va ad agire su una lente dotata di una sua fisiologica curvatura, andando a modificarla. Questo cambiamento di curvatura crea delle piccole irregolarità, del tutto insignificanti se il difetto da correggere è lieve, ma che potrebbero portare ad una perdita della qualità visiva qualora il difetto da trattare fosse molto elevato. Le ICL invece vengono prodotte in maniera personalizzata per ogni paziente e sono in grado di adattarsi perfettamente all’occhio in cui verranno impiantate
– Stabilità refrattiva: il potere della lente impiantata rimane tale e non si modifica con il tempo, quindi la correzione del difetto di vista non può in alcun modo regredire, cosa che invece può accadere con le tecniche laser se si dovessero correggere difetti di vista troppo elevati
– Procedura reversibile: dal momento che la cornea non viene alterata, l’anatomia dell’occhio ed in particolare della cornea, viene perfettamente conservata. La lente può essere rimossa senza alcun problema in qualsiasi momento
– Preservazione della biomeccanica corneale: questo è il motivo per cui anche pazienti con cornee sottili o con sospetto di cheratocono possono tranquillamente sottoporsi a questo intervento, senza il rischio di andare ad indebolire ulteriormente la cornea.
Svantaggi
Gli svantaggi principali delle ICL sono:
– Possibile cataratta precoce: con le nuove ICL il rischio si è drasticamente ridotto. Tuttavia in alcuni casi, soprattutto negli occhi più complessi, è possibile che la lente venga in contatto con il cristallino ed anticipi l’insorgenza della cataratta. Una accurata valutazione preoperatoria permette di calcolare con esattezza le dimensioni della ICL per rendere questo rischio minimo
– Costo elevato: se paragonato agli interventi laser, l’impianto di ICL ha un costo relativamente maggiore, in quanto queste lenti vengono calcolate e prodotte in base alle esigenze di ogni singolo paziente, in maniera completamente personalizzata
– Monitoraggio annuale: è buona norma, dopo aver impiantato queste lenti, eseguire annualmente una visita oculistica con OCT del segmento anteriore per monitorare il corretto posizionamento della lente.
Sostituzione del cristallino trasparente (RLE)
La sostituzione del cristallino trasparente o RLE (Refractive Lens Exchange) è ormai a tutti gli effetti una tecnica di chirurgia refrattiva che viene utilizzata per correggere tutti i difetti di vista nei pazienti non candidabili a chirurgia laser o ad impianto di ICL. Questo intervento consiste nella rimozione del cristallino, come avviene durante l’intervento di cataratta, e nella sua sostituzione con una lente artificiale multifocale, per ottenere la massima indipendenza dagli occhiali.
Così come per l’intervento di cataratta questo può essere eseguito sia con la chirurgia convenzionale sia con l’assistenza del laser a femtosecondi, con quello che viene oggi definito intervento di femto-cataratta.
Indicazioni
Potenzialmente l’intervento di sostituzione del cristallino trasparente può essere eseguito in tutti i pazienti, dal momento che permette di correggere quasi tutti i difetti di vista. È comunque buona norma seguire alcuni criteri di inclusione, come ad esempio:
– Età del paziente: tendenzialmente questo intervento è indicato in tutti quei pazienti che siano già diventati presbiti, per un motivo semplice. Il cristallino è un organo dinamico che, come un obiettivo fotografico, cambia continuamente forma, per mettere a fuoco immagini poste a distanze diverse. Dopo i 45 anni il cristallino perde progressivamente questa capacità e tende ad irrigidirsi, impedendo al paziente di vedere a fuoco immagini poste a distanze ravvicinate, come ad esempio lo smartphone e questo fenomeno prende il nome di presbiopia. In questo caso il chirurgo va a sostituire una lente ormai rigida con una lente artificiale più performante, quindi l’intervento risulta giustificato. Se però dovessimo sostituire il cristallino di un giovane, ancora elastico e perfettamente funzionante, con una lente rigida questa, per quanto performante, non eguaglierebbe comunque l’efficienza del cristallino naturale
– Assenza di patologie oculari: le lenti che vengono utilizzate per funzionare al meglio necessitano di un occhio sano. Per questo motivo in caso di patologie oculari gravi, come un glaucoma non controllato o patologie retiniche degenerative, questo intervento è sconsigliato dal momento che il paziente non riuscirebbe a sfruttare a pieno le potenzialità della lente. Nel caso di questi pazienti rimane comunque valida l’ipotesi di impianto di una lente monofocale.
Scelta della lente intraoculare
La scelta della lente da impiantare è forse l’elemento più importante in questo tipo di chirurgia. Esistono numerose tipologie di lenti intraoculari, ognuna con caratteristiche specifiche, ma non tutte rappresentano sempre l’opzione migliore per ogni determinato paziente.
La scelta della lente infatti è un processo complesso che deve prendere in considerazione diverse variabili, tra cui le necessità visive del paziente, la sua professione, le sue passioni e, non meno rilevanti, le sue aspettative. Questo perché la scelta di una lente premium non è solamente una questione di vedere meglio, ma di vivere meglio.
La tecnologia avanzata ha permesso di creare lenti sempre più performanti, che permettono di correggere tutti i difetti di vista del paziente, compreso l’astigmatismo, consentendogli di raggiungere una sostanziale indipendenza dall’occhiale. Le lenti intraoculari maggiormente impiegate si distinguono in:
– Lenti monofocali: sono lenti che permettono di avere una visione nitida solamente per lontano, in quanto presentano un singolo fuoco. Queste lenti non garantiscono una visione ottimale né per la media distanza né per il vicino, rendendo il paziente ancora dipendente dall’utilizzo dell’occhiale
– Lenti monofocali “plus”: costituiscono un’evoluzione delle lenti monofocali classiche, a cui aggiungono una visione nitida anche per la media distanza. Queste lenti non permettono comunque di raggiungere una completa indipendenza dall’occhiale, soprattutto per la visione da vicino, come potrebbe essere il cruscotto dell’auto o il computer
– Lenti multifocali: sono lenti che permettono di ottenere una visione nitida a tutte le distanze, garantendo una totale indipendenza dall’occhiale. Le più utilizzate sono le cosiddette “lenti trifocali” che, dividendo la luce che entra nell’occhio, creano sostanzialmente 3 fuochi, uno per lontano, uno per la distanza intermedia ed uno per il vicino (tipicamente 30 cm). Queste sono lenti molto performanti ma, proprio per la loro costituzione, a volte possono provocare lievi disturbi visivi, come aloni intorno alle luci e bagliori luminosi, soprattutto la sera. Solitamente questi disturbi tendono a ridursi con il tempo, fino a scomparire, grazie al neuroadattamento che il cervello mette in atto per “cancellarli” e non focalizzarsi sulla loro presenza. Il grande vantaggio è che permettono una visione nitida anche a distanze ravvicinate, consentendo una lettura confortevole anche in condizioni di scarsa luminosità
– Lenti ad estesa profondità di fuoco (EDOF): costituiscono l’ultima frontiera delle lenti intraoculari in quanto sono in grado di creare un unico fuoco allungato, consentendo di ottenere una visione nitida per tutte le distanze, fino al vicino funzionale, inteso come distanza abituale di utilizzo di un computer o di uno smartphone (solitamente 50 cm). Il grande vantaggio di queste lenti è che riducono drasticamente l’incidenza di aloni notturni e fenomeni di abbagliamento, più frequenti nelle lenti trifocali. Tuttavia in alcuni casi, come ad esempio nel cucito, nel modellismo o nella lettura di un libro in condizioni di scarsa luminosità, potrebbe essere necessario un leggero occhiale per vicino per avere una visione nitida.
Inoltre tutte queste lenti esistono anche nella versione torica, che permette di correggere completamente anche un eventuale astigmatismo, per offrire una visione ancora più nitida a tutte le distanze.
Vantaggi
I vantaggi di questo intervento sono numerosi e tra i più rilevanti abbiamo:
– Stabilità refrattiva: una volta impiantata la lente rimarrà funzionale per tutta la vita ed il risultato rimarrà inalterato, dal momento che l’effetto non potrà regredire
– Risoluzione definitiva della presbiopia: le lenti multifocali che vengono impiantate permettono di ottenere una visione nitida e definita a tutte le distanze, riducendo al minimo la dipendenza dagli occhiali
– Assenza di rischio di sviluppare cataratta: dal momento che il cristallino viene sostituito da una lente artificiale il paziente non potrà più sviluppare cataratta e quindi non dovrà più sottoporsi ad ulteriori interventi chirurgici in età avanzata
– Preservazione della biomeccanica corneale: la cornea, come per le ICL, non viene alterata e di conseguenza manterrà la sua integrità, motivo per cui questo intervento può essere effettuato anche in caso di cheratocono o cornea sottile, che controindicherebbero la chirurgia laser.
Svantaggi
Gli svantaggi consistono fondamentalmente in:
– Possibile insorgenza di cataratta secondaria: questa, a differenza di quello che si potrebbe pensare dal nome, non è altro che una opacizzazione del sacco che conteneva il cristallino naturale, in cui è stata impiantata la lente artificiale. Qualora dovesse verificarsi può essere facilmente trattata con un laser, che vaporizza il sacco e restituisce trasparenza alla lente
– Maggiore rischio intraoperatorio: essendo un intervento intraoculare vi è comunque un maggiore rischio chirurgico, anche se le complicanze sono molto rare
– Rischio di disturbi visivi: questo è un fenomeno sempre meno frequente grazie all’utilizzo di lenti intraoculari sempre più performanti. Talvolta alcuni pazienti riferiscono di vedere aloni notturni intorno alle luci che, tuttavia, nella maggior parte dei casi tendono a migliorare nel giro di qualche mese grazie al neuroadattamento.
Domande frequenti
La chirurgia refrattiva è indicata per pazienti maggiorenni, con difetto visivo stabile da almeno 12 mesi, come miopia, ipermetropia o astigmatismo, ed occhi clinicamente sani.
Prima dell’intervento è indispensabile una valutazione specialistica approfondita, che include lo studio della topografia corneale, studio del film lacrimale e valutazione retinica.
Solo dopo questi esami è possibile stabilire se il paziente è idoneo e quale tecnica è la più sicura ed efficace.
No. L’intervento viene eseguito in anestesia topica con colliri, è rapido e generalmente indolore.
Nel post-operatorio possono comparire bruciore, lacrimazione o sensazione di corpo estraneo, soprattutto nei primi giorni, sintomi transitori e ben controllabili con terapia mirata.
La maggior parte dei pazienti riferisce un fastidio lieve e temporaneo, non un dolore vero e proprio.
Nella maggior parte dei casi sì. L’intervento corregge in modo stabile il difetto visivo, ma è importante sapere che non arresta i naturali cambiamenti dell’occhio legati all’età, come la presbiopia o eventuali variazioni future.
Per questo motivo la chirurgia refrattiva non è un atto standardizzato, ma va personalizzata in base all’età, allo stile di vita ed alle esigenze visive del paziente.
Il laser agli occhi è una procedura sicura ed efficace, se eseguita dopo una accurata selezione del paziente e con tecnologie adeguate. La sicurezza dell’intervento dipende da una corretta valutazione pre-operatoria e dalla scelta della tecnica laser più idonea.
Quando questi criteri vengono rispettati, il laser agli occhi consente di correggere miopia, ipermetropia ed astigmatismo con elevati standard di sicurezza ed alta soddisfazione del paziente.
Scopri se potresti essere un buon candidato per la chirurgia refrattiva ed abbandonare definitivamente l’occhiale.
Studio di Montichiari
Via Brescia 132f, Montichiari (BS) – 030 6186061
Studio di Lonato del Garda
Via Cesare Battisti 22, Lonato del Garda (BS) – 030 9133039
Studio di Manerbio
Via Cremona 10, Manerbio (BS) – 030 648122
Studio di Brescia
Via B. Gualla 15 – 030 3884111
